歯周病治療の詳細
-
歯周病治療の詳細 目次
はじめに 1.日本の歯周病治療の歴史 2.歯周病治療の現状と将来 3.歯周病の原因 4.(歯周病原性)バイオフィルムって何? 5.バイオフィルムを除去するには、どうするの? 6.歯周病とは? 7.歯周病と虫歯(齲蝕症)の違い 8.歯周病の重症度(進行度)を調べる検査方法 9.歯周病の重症度(進行度)による分類 10.当院の歯周病治療の流れと治療法 11.歯周病が影響を及ぼす可能性がある疾患 12.治り難い(再発し易い)歯周病て何?
-
はじめに
自分の歯が少なくとも20本以上あれば、ほとんどの食物を噛み砕くことができ、おいしく物を食べられると言われています。
平成元年から日本歯科医師会は厚生省(現・厚生労働省)と共に、「80歳で20本以上の自分の歯を保ちましょう」をスローガンに「8020運動」を始め、今でも続けられています。
なぜなら、運動開始から28年経過した現在でも、80歳で20本以上の自分の歯を保たれている方が少ないからです。
また、約30年前に歯を失う原因の調査が開始されましたが、当初は「虫歯(う蝕)」が歯を失う原因の1番を占めていました。
しかし近年の8020推進財団の調査結果では、下表に示すように、「虫歯」を追い越し、「歯周病」が歯を失う原因の1番を占める結果となりました。
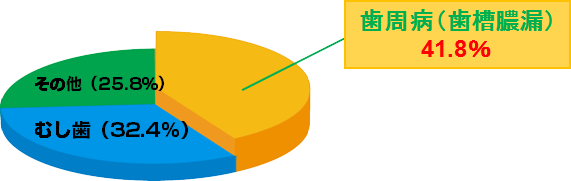

これは、「歯周病」になる方が多くなったのではなく、「虫歯」を放置する方が減ったことと虫歯治療の医療水準が高くなり虫歯で歯を抜くことが減ったため、結果的に「歯周病」により歯を抜く割合が増えたと考えられます。
言い換えれば、
1)「虫歯」に比べ、「歯周病」の認知度が低く、かなり進行した状態まで「痛み」などの症状が出ないので、放置されることが多い。
2)日本の場合、「虫歯治療」に比べ、「歯周病治療」の本格的に取り組みがされ始めたのが遅いため、「確立された専門的な歯周病治療」を行う歯科医院がまだ少ない。
3)「歯周病」は、「糖尿病」のように、「生活習慣病」とされており、治り難く、再発し易い慢性的な病気であるにもかかわらず、定期的な管理(定期検診・PMTC等)がされている割合がまだ少ない。と、考えられます。
いつまでも健康な口腔環境を維持し、快適な食生活をおくるためにも、

「歯周病の克服」こそが大切と思われます。
当院は、平成4年に開業以来約25年にわたり、
「歯周病を克服し、なるべく歯を抜かない治療」を目標に
歯周病治療に取り組んでいる、
厚生労働省認可の「歯周病専門医」を取得している歯科医院です。今までに、数千人の歯周病患者の方々の治療を行いわかったことは、
まだまだ、「歯周病」に対する認識が低くかったり、「虫歯(齲蝕)」の延長線上に考えておられる患者様が、大多数であることでした。
「歯周病」は、「虫歯」と原因菌も治療法も予防法も全く違います。
歯周病を克服する第一歩は、患者様ご自身が「歯周病」とはどの様な病気なのか、どれくらい歯周病が進行しているか、これ以上歯周病を進行させないためには、どのような注意が必要なのか等を十分ご理解して頂けるよう私共がお手伝いをし、
患者様が自ら「自己管理」が出来るようになって頂けることが、
とても大切であると考えております。
その上で、「歯周病専門医による専門的な歯周病治療」を受けることにより、
初めて「歯周病を克服」することが、十分可能となるのです。従って、当院のホームページで、
歯周病専門医の立場から、「歯周病」と「歯周病治療」についてご紹介することにより、少しでも皆様のお役に立てればという気持ちで、書かさせて頂きました。
(この文章は、当院が平成23年10月の江南市・大口町広報に歯周病シリーズ①として投稿させて頂いた文章に、説明を付け加えました。)

当院は、歯周病専門医(厚生労働省認可)を取得した歯科医院です。

日本歯周病学会:
全国の歯科大学の歯周病科の教授や医局員が中心となった学会です。
日本臨床歯周病学会:
歯周病を専門的に自医院の臨床に役立てたいと思う、全国の開業医が中心となった学会です。 -
1.日本の歯周病治療の歴史
当院は、祖父の代から長年歯科治療を業とし、私が3代目となります。
医学は日進月歩と申しますが、祖父や父の大学時代は「虫歯」に関する授業はありましたが、「歯周病」に関する現在のような確立された授業は無かったそうです。
事実、日本で「現在のような歯周病治療」が行われ始めたのは、
昭和50年代と約40数年前のことで、それも大学病院や極限られた歯科医療機関のみでありました。その後、「歯周病」に関するさまざまな研究と共に多くのことが解明され、歯周病の治療法も進歩をし続けています。
歯周病に関心を持ち、複数の歯周病に関する学会や講習会に所属し「歯周病専門医」「歯周病認定医」を取得し学び続けていますが、私自身が約30年前に大学で学んだ「歯周病の病態のとらえ方」「歯周病治療の方法」等も、ずいぶん様変わりしたと実感しております。
「歯周病治療」は、日々進化し続けている分野なのです。
言い換えれば、
現在では、「糖尿病」と同じように、「歯周病」を完全に治し切ることは、まだ難しい病気なのです。
ですから、歯周病治療終了後も、「日々のメンテナンス(口腔清掃)」と「定期検診」がとても大切であるとされているのです。 -
2.歯周病治療の現状と将来
1)歯周病の原因
2)歯周病の進行過程
3)歯周病の治療法
4)歯周病の予防法
5)歯周病の再発防止法等において、現在はかなりのところまで解明され治療に役立てられております。
しかし現在の医療水準では、
歯周病が進行し失われた骨(歯槽骨)を、再生させ元通りにするところまでは至っておりません。
失った骨を再生もしくは補うために、「最先端治療」と称し、他人もしくは動物から抽出した薬液や代用の骨などを利用した、幾種のもの研究ならび臨床試験が行われています。
実際に臨床でも用いられているものが一部ありますが、長期的(15年以上)に予後がまだ観察されておらず、「確実に骨が出来て、長期にわたり安定し安全である。」と証明された最先端の治療法がまだ無いのが現状です。
従って、 いくら最先端の治療と言えども、これらが証明されていない薬液や代用の骨等は、安全性を考え控えた方が良いと判断して当院では、使用しておりません。失った骨を再生させる方法で、私が唯一期待している研究があります。
それは、患者様自身(ご自分)の細胞を採取し培養して骨をつくり、それを失われた骨の部分に移植し再生させる方法です。
その方法は、患者様自身の細胞からつくられたものであるため、拒否反応も無いことから、かなり期待の持てる研究であり完成に近づいているようです。
しかし、この研究も安全性が証明される迄に、10年以上は掛かると思われますが、
「失った骨を再生させることが出来て、歯周病により歯を抜かなくて済む時代」が早かれ遅かれ確実に来ます。
従って、せっかくそのような夢のような時代が来ることがわかっているのに、その時までに間に合わず、歯周病が進行して抜歯とならないためにも、
「歯周病の予防・早期治療・メンテナンス・定期検診」がとても大切であると思われます。 -
3.歯周病の原因
 口腔内には、400~700種類もの細菌が存在します。
口腔内には、400~700種類もの細菌が存在します。歯周病の原因は、
それらの幾種類の空気(酸素)を嫌う、
グラム陰性(偏性)嫌気性菌による
細菌性複合感染と言われています。
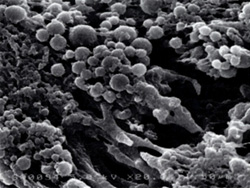
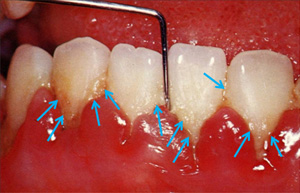
左の写真のように、
幾種もの細菌が感染し群れをつくりながら、
歯周病を進行させて行きます。
歯周病(慢性歯周病)を引き起こす、代表的な細菌として、
1)Porphyromonas gingivalis(P.g菌)線毛(日本人の場合はⅡ型)を持ち歯肉組織に付着しようとする。 内毒素を持ち歯槽骨吸収を引き起こす。
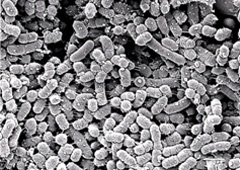
Porphyromonas gingivalis(P.g菌)
2)Tannerella forsythensis(T.f菌)らせん状の運動性細菌 菌の歯周組織への定着に重要な役割を果たす。 内毒素やCDTにより歯周組織を破壊する。
3)Treponema denticola(T.d菌)壊死性潰瘍性慢性歯周炎(ANUG)に関与
1)~3)の菌は、
Dr.Socransky らにより、「red complex」と呼ばれ、
3大歯周病細菌として、重要視されています。4)Campylobacter rectus(C.r菌)
5)Eikenella corrodens(E.c菌)
6)Fusobacterium nucleatum(F.n菌)
7)Aggregatibacter(旧Actinobacillus)
actinnomycetemcomitans(A.a菌)線毛を持ち歯肉組織に付着しようとする。 歯周組織を破壊する侵襲性歯周炎に多く存在する球菌
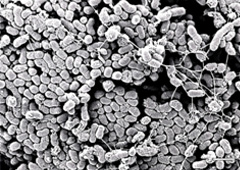
Aggregatibacter(旧Actionobacillus)
actinnomycetemcomitans(A.a菌)
8)Prevotella intermedia(P.i菌)/nigrescens(P.n菌)
壊死性潰瘍性慢性歯周炎(ANUG)に関与 思春期性歯肉炎、妊娠性歯肉炎に関与 太い直毛性線毛(typeC線毛)を持ち、強い上皮細胞への付着性と強い赤血球凝集性がある。

typeC線毛 9)他多数
これら歯周病の原因菌は、
①歯・歯肉・舌などの歯周組織に定着(付着)し易い。
②他の菌と群れを作り、バイオフィルム(後述)を形成し感染に対する体の防御反応(免疫能力)に打ち勝つ力を持っている。
③毒素や酵素を出し、直接的もしくは、間接的に歯肉や歯槽骨などの歯周組織を破壊する。
①~③のような厄介な性質を持っており、
歯周病を発症(誘発)し悪化(進行)させて行くのです。 -
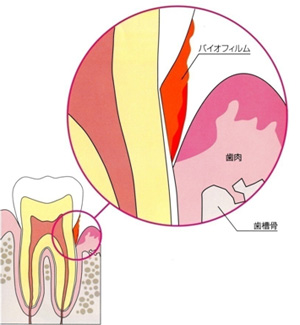
4.(歯周病原性)バイオフィルムって何?
食べカス(特に糖分)を栄養に、歯周ポケット内の歯の表面に歯周病の原因菌が群れをつくり付着し、その表層に粘性のフィルム状の膜を作った状態のことを言います。
簡単に言うと、「非常に毒性の強い、古く取れにくくなった歯垢(プラーク)」のことです。
<バイオフィルムの特性>
1) 歯に強固に付着しているため、歯磨きではなかなか取れません。
2) 細菌の塊がフィルムに覆われているため、
菌を殺す薬(抗菌剤)やうがい薬(消毒薬)が効きません。
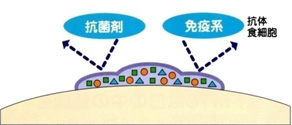
3) 細菌が活発に増殖し、毒素や酵素を放出して、
歯茎を腫らしたり、歯の周りの骨(歯槽骨)を溶かしてしまいます。従って、次のようなことが大切(必要)となります。
1)バイオフィルムが出来ないように、食後(間食も含む)すぐに歯磨きをする。 2)バイオフィルムが出来てしまった場合は、歯科医院にて機械的清掃(PMTC)を行う。 3)バイオフィルムが出来ていないか、定期検診にて確認を行う。<バイオフィルムができやすい人て、どんな人?>
1) 食後直ぐに歯磨きをしない人
昼食後・就寝前の歯磨きもする必要があります。2) 歯磨きが苦手な人(磨き残しがある人)
歯科医院にて、自分に合ったハブラシを選んでもらい、
正しいハブラシのあて方と磨き方を教えてもらう必要があります。3) 歯並びが悪く角度的にハブラシがうまく当たらない人
歯科医院にて、自分に合ったハブラシを選んでもらい、
歯並びにあったハブラシのあて方と磨き方を教えてもらう必要があります。
時として、矯正治療を行い悪い歯並びを綺麗に治した方が良い場合があります。4) 歯周病が進行し、歯周ポケットが深い人
歯周病治療を受けて、歯周病をなおして歯周ポケットを浅くする必要があります。5) 形や合い(精度)の悪い不良な冠せが入っている人
歯磨きがしやすい形の、精度の良い(合いが良い)冠せにやり直す必要があります。 -
5.バイオフィルムを除去するには、どうするの?
バイオフィルムは、歯磨きではなかなか取ることが出来ません。
従って、
「歯科医院での定期的なプロフェッショナルケア(PMTC)」が必要です。P
Professional
プロフェッショナル M
Mechanical
メカニカル T
Tooth
トゥース C
Cleaning
クリーニング専門家により
(歯科医師・歯科衛生士)専用の器具を使用して歯を清掃するPMTC = 専門家による専門的な歯(お口)のクリーニング
PMTCは、お口の状態や症状によって専門家(歯科医師・歯科衛生士)の判断のもとに、
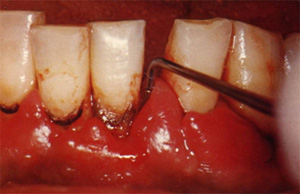
初診時の状態:(下顎前歯の裏(舌)側の写真です。)
治療途中や定期検診時に行われます。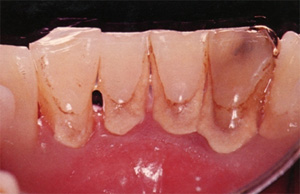
歯根部に大量の歯石の沈着が確認出来ます。
歯石は、目で確認できる範囲のみならず、歯肉に隠れた歯根面にも沈着が進んでいる状態でした。また、歯周病を長期にわたり放置していたため、歯茎が下がってしまい、かなり腫れ、歯が動く状態でした。
 歯周治療終了時:PMTC施行後
歯周治療終了時:PMTC施行後
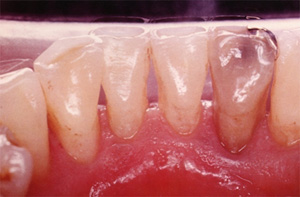
可能な限り歯石が除去され、患者様もご自分で口腔管理が出来るようになられ、歯茎の腫れも無くなり引き締まり、歯も動かなくなり、健康な状態に改善されました。
しかし、1つだけ残念なことがあります。それは、下がってしまった歯茎は、完全に戻らないのです。
従って、症状が無くても定期検診を受け、早期発見・早期治療が大切なのです。6.歯周病とは?
歯周病の主原因は、先ほどご説明したように歯周症の原因菌による混合感染です。
では、歯周病とはどのような病気なのでしょうか?歯周病は、生活習慣により、
歯の周りの「歯肉」や「歯槽骨」「歯根膜」と言った「歯周組織」が病気なる
「生活習慣病」なのです。
即ち、糖尿病と同様に生活習慣が改善されない限り、
いくら治療を受けても「治らない」もしくは、「悪化してしまう」と言った
厄介な病気なのです。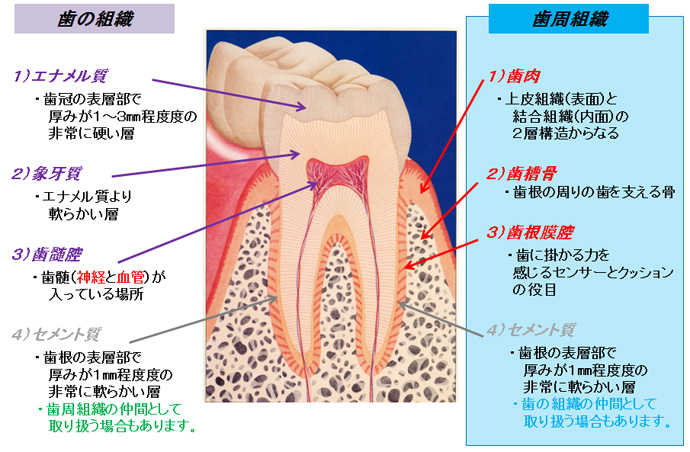
7.歯周病と虫歯(齲蝕症)の違い
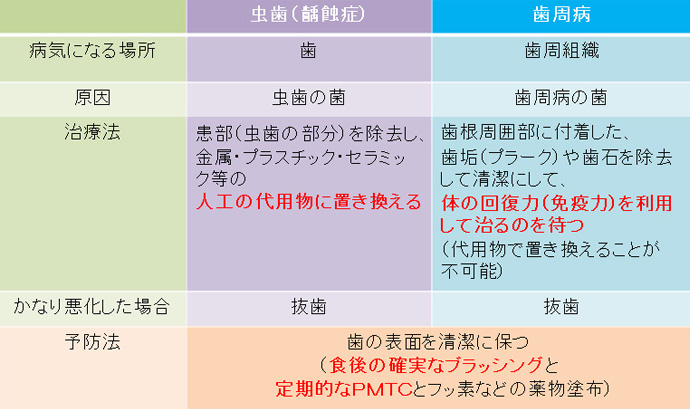
「歯周病」は、歯周組織の病気で、「虫歯(齲蝕症)」は、歯の病気で、全く違う病気です。
ですから、「歯周病」と「虫歯(齲蝕)」では、治療法も全く異なった方法となります。
しかし、予防法はほぼ同じ方法で予防出来ます。
8.歯周病の重症度(進行度)を調べる検査方法
一般的に、当院で行っている歯周病の進行を調べる方法として、
①歯の周りの歯周ポケットの測定検査 ②歯肉からの出血の有無の検査 ③歯の動揺度の検査 ④歯槽骨の吸収度合いを調べるレントゲン検査 ⑤歯根膜腔の拡大度合いを調べるレントゲン検査 ⑥その他
特殊な場合(保険対象外の検査)
(歯周病が中等度以上に進行している場合や一般の治療法で治療効果が表れない場合等)⑦細菌の活動度合いを調べる位相差顕微鏡検査 ⑧感染している細菌の種類と細菌数の測定を行う細菌検査
① 歯の周りの歯周ポケットの測定検査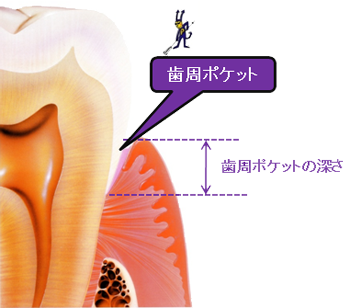 歯の生え際の歯肉部を「遊離歯肉」と言い、歯と遊離歯肉の間に、健康な場合でもすき間があります(左図)。
歯の生え際の歯肉部を「遊離歯肉」と言い、歯と遊離歯肉の間に、健康な場合でもすき間があります(左図)。
そのすき間を「歯周ポケット」と呼びます。
健康な歯周ポケットの深さは、0.5~2㎜弱とされています。歯周病が進行すると、歯周病ポケットが深くなります。
その深さを測ることにより歯周病の重症度(進行度)の判断が可能となります(左下図) 。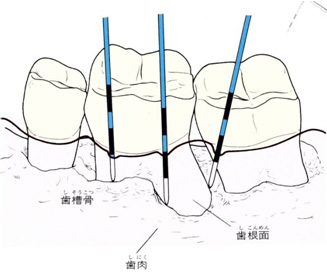
 歯周ポケットの深さを調べる検査
歯周ポケットの深さを調べる検査
② 歯肉からの出血の有無の検査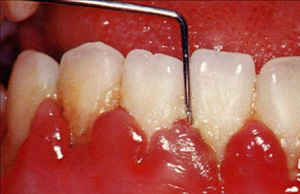
歯周ポケットの深さの測定時に、歯肉からの出血があるかを診査します。
健康な歯肉の場合は、出血は起こりません。
③歯の動揺度の検査④ 歯槽骨の吸収度合い ⑤ 歯根膜腔の拡大度合いを調べるレントゲン検査ピンセット等で軽く力を掛けて歯の動きの有無を診査します。
健康な場合は、歯は軽い力では動きません。しかし、歯周病が進行し歯を支えている歯槽骨が吸収し始めると、歯が左右に動き始め、さらに進行し末期に近づくと、上下に沈み込むようになります。
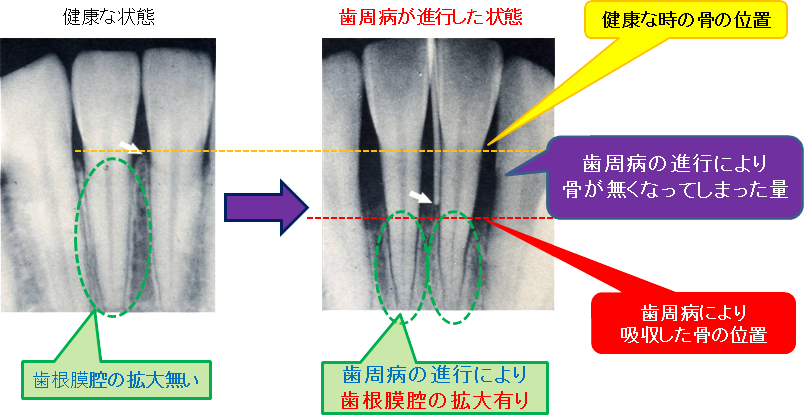
口腔内の診査だけでは、歯の周りの歯槽骨や歯根膜腔の状態は、わかりません。
従って、歯周病の診断には、レントゲン写真が必須となるのです。歯周病が進行すると、
歯根の周りの歯槽骨が溶けなくなったり(歯槽骨の吸収) 、歯が脱臼傾向となり、歯根と歯槽骨がはがれてすき間(歯根膜腔の拡大)が出来てしまいます。9.歯周病の重症度(進行度)による分類
昔は、「歯槽膿漏」と言う言葉がテレビのコマーシャルや雑誌等で、使われていました。
しかし、最近では「歯槽膿漏」と言わず、「歯周病」と表現されるようになりました。では、「歯槽膿漏」=「歯周病」なのでしょうか?・・・・・・
他のホームページや雑誌等で、「歯槽膿漏」= 「歯周病」と同じように説明されている場合が多く見受けられますが、
「歯周病専門医」の立場から厳密に言うと、

同じではありません。「歯槽膿漏」と同様に、「歯肉炎」と言う言葉も使用されなくなったことにお気付きですか?・・・・・・
昔は、「歯肉炎」と「歯槽膿漏」と分けて表現されていました。
しかし、最近では、それらを総称して「歯周病」と表現されることが多くなったのです。そのことが、
「歯周病」になったら
「もう治らない。」とか、
「将来、全ての歯を失う怖い病気である。」等と言った、
誤解や混乱に大きく関係していると思われます。従って、昔の表現の「歯肉炎」・「歯槽膿漏」と「歯周病」を照らし合わせながら、今一度、整理し直し「歯周病の重症(進行)度による分類ならび治療法」をご紹介させて頂きたいと思います。
「歯肉炎」: 歯肉のみが炎症を起こし腫れている状態。
(歯槽骨は、まだ正常で溶けていない。)
まだ、治療により十分元通りに治る見込みがあります。 再発を防止することが、比較的容易である。
「歯槽膿漏」: 「歯肉炎」が進行し、歯槽骨が溶けて(吸収)しまっている状態。
末期の歯周病になり抜歯とならないよう、これ以上に歯槽骨が溶けてしまうのを抑えることが治療目的となります。 油断すると容易に再発し進行するため、治療終了後もプロによる定期的な管理が必要となります。
「歯周病」: 初期の歯周病は、「歯肉炎」のことであり、
中等度から重度の歯周病は、「歯槽膿漏」のことです。
<歯周病の分類>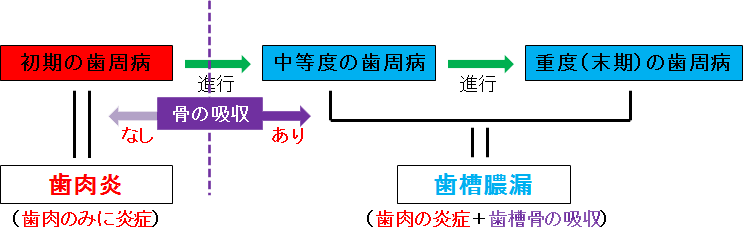
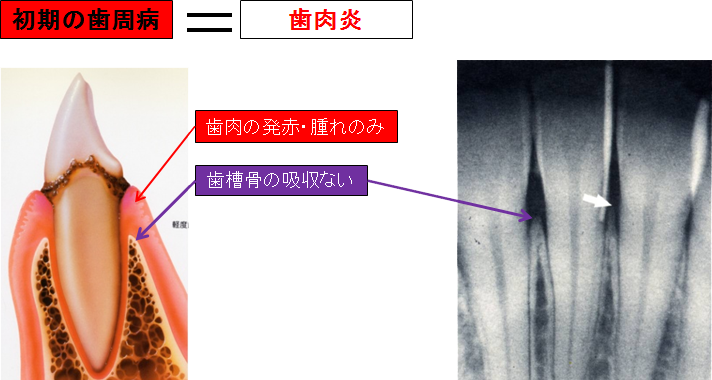
自覚症状: 自覚症状が全くない場合が多い。
たまに歯磨きの際、出血する程度 歯も動揺せず、硬いものでもなんでも食べることができる。
臨床症状: 歯肉の発赤・腫れ
検査結果: ①歯周ポケットの深さ:2~3㎜程度 ②検査時の出血:場合により有る ③歯の動揺度:ない ④レントゲン所見:歯槽骨の吸収は、ほとんどない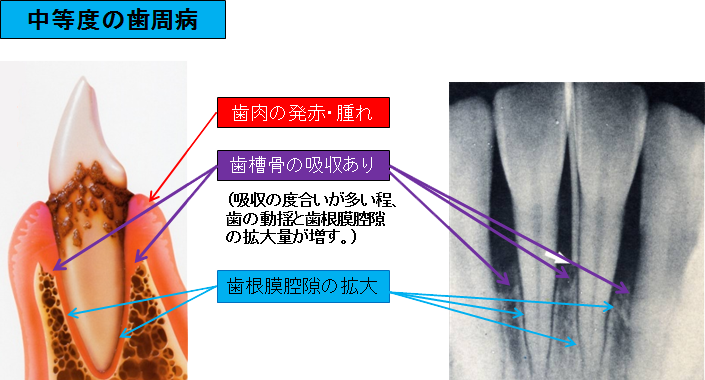
自覚症状: 歯磨きの際、出血する頻度が増える。 硬いものなど噛みごたえのあるものを食べると、歯が動揺し異和感や痛みを感じる。 歯周病独特の口臭がする場合が多い。
(口臭は自分では臭いに慣れてしまい感じず、他人に言われて初めて気づく場合が多い)
臨床症状: 歯肉の発赤・腫れ 歯の動揺 口臭
検査結果: ①歯周ポケットの深さ:3~5㎜程度 ②検査時の出血:高頻度である。 ③歯の動揺度:水平的な動揺がある。 ④レントゲン所見:歯槽骨の吸収ならび、歯根膜腔隙の拡大がある。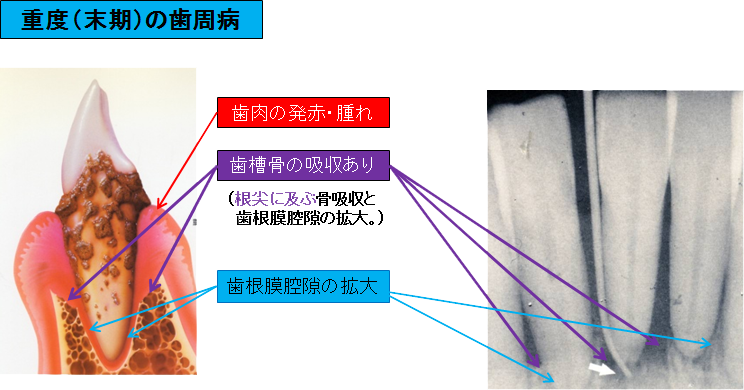
自覚症状: 歯茎が腫れて、痛くてハブラシが当てられない。 排膿(膿が出る)や自然出血する頻度が増える。 普通の硬さの食べ物も、噛むと痛くて食べることが出来ない。
歯が動揺し異和感や痛みを感じる。 自分でも、歯が動く(動揺する)ことが分かる。 ほぼ全ての場合に、歯周病独特の口臭がする。
臨床症状: 歯肉の発赤・腫れが強い 歯の動揺が大きい(グラグラ) 口臭が強い
検査結果: ①歯周ポケットの深さ:5㎜以上 ②検査時の出血:高頻度である。 ③歯の動揺度:水平的な動揺のみならず、垂直的に歯が沈み込む。 ④レントゲン所見:根尖に及ぶ過大な歯槽骨の吸収ならび、歯根膜腔隙の拡大が顕著である。10.当院の歯周病治療の流れと治療法
1.患者様の歯周病に関する情報ならび資料の収集
■ 問診
初めに、当院独自の問診表のご質問にお答え頂きます。
その問診表に基づき、さらに詳しく問診を行わさせて頂きます。<問診項目>
① 症状(自覚症状)の確認② 症状の経緯(既往歴)
いつぐらいから、どのような症状が現れ、どのような経過をたどって、現在に至ったのか?等③ 過去・現在における全身疾患の有無
特に、糖尿病・膠原病・白血病・癌・・・等の免疫力が低下するような全身疾患をお持ちの方は、細菌感染を起こし易く歯周病と大きく関りがあるため、詳細な問診が必要であると考えております。④ 生活習慣
歯周病は生活習慣病と言われており、生活習慣と密接な関係があると同時に生活習慣が改善されない限り歯周病治療を行っても良い結果は望めません。例えば、1日の歯磨きの回数と時期・睡眠時間・お仕事の内容・嗜好物ストレス度・生活環境の変化・・・等が大きく歯周病と関係があるとされています。
■ 歯周病基本検査(詳細は、前のページを参照して下さい)
①歯の周りの歯周ポケットの測定検査 ②歯肉からの出血の有無の検査 ③歯の動揺度の検査 ④歯槽骨の吸収度合いを調べるレントゲン検査 ⑤歯根膜腔の拡大度合いを調べるレントゲン検査 ⑥その他■ 口腔内写真撮影
初診時のお口の状態を写真にて記録し、ご説明(カウンセリング)や治療途中や治療後との変化を比較検討するのに必要と考えた場合に行います。■ 口腔模型作製用の型取り
初診時のお口の状態を模型にて記録し、ご説明(カウンセリング)や治療途中や治療後との変化を比較検討するのに必要と考えた場合に行います。
しかし、腫れや痛みが強い等の場合は、急性症状が治まった後日に行います。2.初診時の緊急処置
■ 切開排膿処置
歯茎に膿が溜まり腫れがひどいが、歯を抜かずに残せる可能性があると判断した場合に、歯茎を切開し膿を出すことにより減圧し一時的に腫れを抑えます。
(その後の経過が悪い場合は、抜歯を行います。)■ 抜歯処置
重度(末期)の歯周病で保存不可能と判断し、緊急の抜歯が必要な場合のみ、行います。■ 投薬処置
炎症や腫れや痛みを抑えるために、抗生物質(抗菌剤)や消炎剤や鎮痛剤等の内服剤や含嗽剤を処方します。
切開処置や抜歯処置を行った場合は、投薬処置も併用して行われます。3.歯周病の初期治療
初診時の検査結果を元に、初期の段階でとりあえず、歯肉縁より上に溜まった歯石やバイオフィルムを超音波の振動を利用した歯周病治療用機械を用いて除去し、一時的に細菌を減すことにより、歯茎の炎症を軽減させます。4.再評価するための再歯周検査
再度歯周病検査を行い、初診時の検査結果と比較検討し、今後の「本格的な歯周病治療」の治療計画を立てます。5.本格的な歯周治療(基本治療)
■ 歯磨き指導(歯磨きの仕方が合っていないと判断した場合)
個々の患者様のお口に合った、「ハブラシの選択」ならび「正しい歯磨きの仕方」をお教えし、患者様ご自身で綺麗に歯磨きが出来るようになられるまで、数回に渡りご指導致します。正しい歯磨きをして口腔内を清潔に保つことが、
「歯周病治療の基本中の基本」であり、
これが出来なければ他の歯周治療は全て無駄になってしまいます。■ PMTC(詳細は前に記載)
歯周病細菌が群れをなして生息する場所である、歯肉縁下の深い所の歯根面に付着している歯石やバイオフィルムを、プロの手により数回にわけて綺麗に除去し清掃・消毒を行います。6.再評価するための再々歯周検査
再度の歯周病検査を行い、本格的な歯周病治療(基本治療)の成果を評価します。<全ての部位において歯周病の改善がみられた場合>
治療終了となり「定期検診(メンテナンス)」に移行します。<歯周病が改善されない部位があった場合>
より高度な再治療の検討を行います。7.専門的特殊歯周病治療(歯周病の改善が観られない部位があった場合)
■ 再PMTC(詳細は前に記載)
■ 専門的歯周外科手術(歯周病専門医による歯周外科手術)
歯周ポケットの深さが、4㎜までが「PMTCの限界」と言われています。
4㎜以上の深い歯周ポケットとなった中等度以上の歯周病で、PMTCにより改善されない場合は、歯周外科手術を行うことがあります。
<歯周外科手術の目的>
1) 手術により歯肉を開け、直接目で確認しながら確実に歯根部に付着した歯石やバイオフィルムを除去する。 2) 歯磨きがしやすい歯茎の形に整えるために、溶けて(吸収し)不定型になってしまった歯槽骨の整形を行う。■細菌検査に基づく薬物療法(保険外治療)
細菌検査により、歯周病細菌の種類と数量を調べ
感染増殖している細菌に対して
一番効果のある抗菌剤を選択し処方致します。8.定期検診(メンテナンス)
歯周病は、慢性疾患のため「定期検診」がとても重要な役割を果たします。
定期検診時には、「再発の有無の確認」と「定期的なPMTC」を行います。<定期検診の時期(間隔)は?>
歯周病の重症度・改善期間・改善度・口腔清掃の状態等を総合判断します。多くの場合は、治療終了3ヶ月後に、一度定期検診を行い、安定していたら次回は5ヶ月後の検診となります。
最低でも半年に1回は、定期検診が必要と考えております。
11.歯周病が影響を及ぼす可能性がある疾患
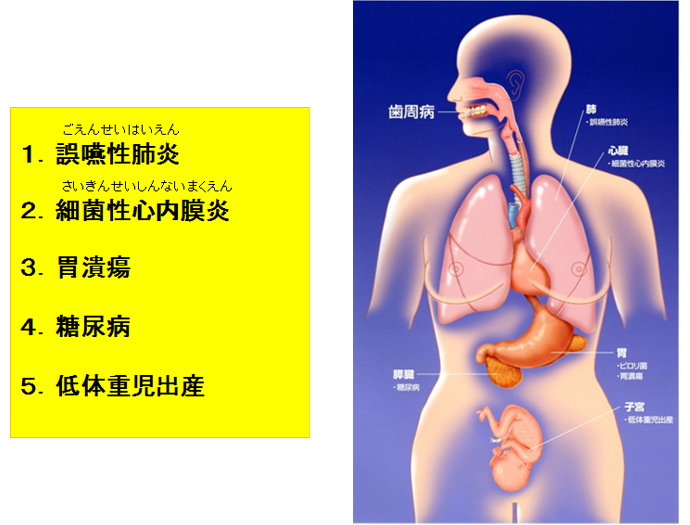
1.誤嚥性肺炎(ごえんせいはいえん)
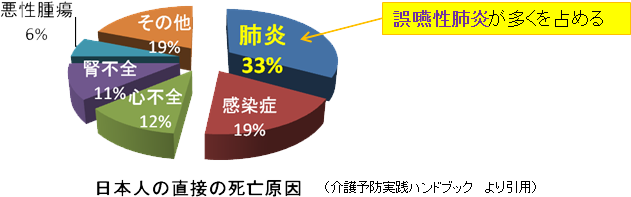
日本人の高齢者の死亡は、例えば脳や心臓の初発疾患が原因であったても、最終の死因は肺炎であることが多いため、直接の死亡原因の約1/3が、肺炎を占めています。
その肺炎の多くは、誤嚥が原因である誤嚥性肺炎であると言われています。
唾液や食物が食道から胃ではなく、誤って気管から肺へ入ってしまうことを、誤嚥と言います。普通このような場合は、咳により吐き出すことが出来ますが、高齢になるに従って吐き出す力が弱くなったり、反射が低下するために、むせることもなく、知らないうちに誤嚥を起こしている可能性が増えてしまいます。
また、起きている間だけでなく、寝ている間にも唾液を誤嚥していることがあります。
誤嚥性肺炎とは、お口の口腔ケアが悪く、虫歯や歯周病になり放置した結果、それらの原因菌細菌を含んだ唾液や食物が、誤って気管から肺へ入ってしまい炎症を起こした肺炎のことを言います。
日頃、良く「むせる」ことが多かったり、風邪でもないのに「咳込む」ことが多い方、「いびきをかく」方等は、誤嚥を疑うことが必要であり、口腔内の環境が悪く細菌が繁殖し過ぎると、誤嚥性肺炎になる可能性が高くなるため、日頃の口腔ケアと虫歯や歯周病の早期治療ならび、定期的な検診とPMTCが必要となります。2.細菌性(感染性)心内膜炎(さいきんせいしんないまくえん)
細菌性(感染性)心内膜炎とは、心臓内部を覆っている心内膜や心臓弁に細菌が感染し炎症を起こす病気です。
急性細菌性(感染性)心内膜炎:突然発症して数日のうちに命の危険にさらされます。
亜急性細菌性(感染性)心内膜炎:数週間から数カ月かけて知らない間にゆっくりと発症します。亜急性細菌性(感染性)心内膜炎に罹患している患者の病変部や血液を調べると、歯周病細菌が見つかることが多いことから、細菌性(感染性)心内膜炎の原因のひとつに、歯周病が大きく関係していることが分かってきました。
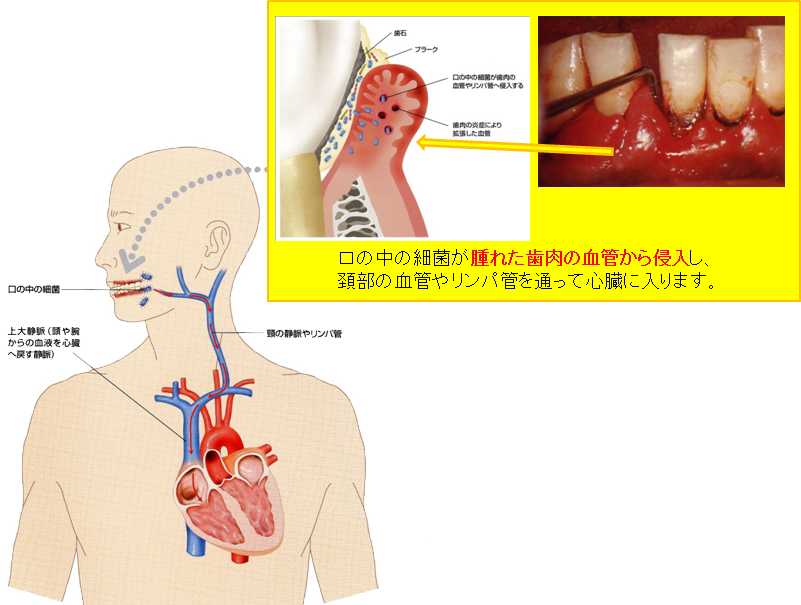
近年、心臓病や心臓発作が、歯周病に相関関係があると認められ始めました。
その関係のしくみは、「歯周病の原因菌が(亜急性)細菌性心内膜炎を引き起こし、最終的に心臓の血管を詰まらせたり、血管の細胞に障害を与えるためである。」とされています。
医学的調査から、歯周病患者は健常者に比べ約1.5~2倍も、心臓病(心臓血管系疾患)になるリスクが高いとされています。
従って、日頃の口腔ケアーと歯周病の早期治療ならび、定期的な検診とPMTCが大切と思われます。3.胃潰瘍
健康な胃では胃粘液を分泌し、胃酸から胃の粘膜を守っています。
しかし、過労や精神的なストレス等でそれらのバランスが壊れ、胃酸により胃の粘膜が障害されると胃潰瘍が生じ易くなるとされています。
また、リウマチや高血圧症などの慢性疾患等で、解熱鎮痛剤や降圧剤等の薬を長期に服用したり、アルコールの飲み過ぎ、暴飲暴食、胃酸過多等、胃に過剰な負担をかけることにより、胃の粘膜の血液循環が悪くなり胃潰瘍が生じ易くなるとされています。
歯周病が進行して、歯茎が腫れて歯がぐらつき始め、食物を噛むと痛みを生じるため、よく噛まないで飲み込むことにより、胃に過剰な負担をかけて胃潰瘍になる可能性があるため、日頃の口腔ケアと歯周病の早期治療ならび、定期的な検診とPMTCが大切と思われます。
4.糖尿病
糖尿病は、膵臓から糖を消費するために必要なインスリンの分泌量が不足するために、血液中の糖の値(血糖値)が高くなる疾患です。
糖尿病の多くはⅡ型で、日本では740万人程が罹患していると言われ、また実際は糖尿病に罹患していても、気付いていない人が多いのが現状のようです。
Ⅰ型(インスリン依存型)糖尿病:
先天的に膵臓のランゲルハンス島β細胞が障害を受けて、血液中の糖を筋肉や脂肪組織に送り込む役目をするインスリンが十分に分泌されないため、結果的に血液中に糖が残留し、血糖値が高くなる病気で多くの場合若年から発症します。Ⅱ型糖尿病:
インスリンは分泌されるが、糖分の過剰摂取・暴飲暴食・偏食等の悪い食生活や運動不足等により、カロリー過多でインスリンの分泌が低下したり、脂肪細胞からインスリンの働きを抑制する物質が分泌され、血糖のコントロールが難しくなり高血糖になった状態です。また、
一般的に「糖尿病は生活習慣病である」と表現される場合は、
この「Ⅱ型糖尿病」のことを指します。糖尿病に罹患し高血糖になると、下記の病気等が併発(合併症)し易くなります。
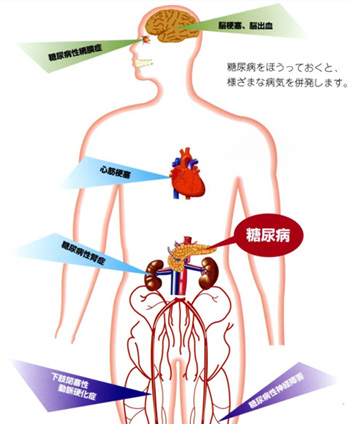 1.毛細血管がもろくなり感染しやすくなる。(歯周病と大きく関係)
1.毛細血管がもろくなり感染しやすくなる。(歯周病と大きく関係)
2.心筋梗塞 3.網膜症による視力障害
4.腎障害(糖尿病性腎症)
5.脳梗塞・脳出血
6.神経障害(糖尿病性神経症)
7.血流障害による、手足の壊死歯周病のような慢性疾患を放置すると、炎症性物質(サイトカイン)のTNFαが多量に分泌されます。
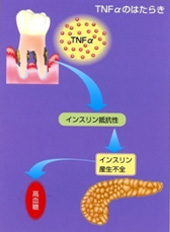 TNFαは、インスリンレセプターを前もってブロックしてしまうため、インスリンの働が抑制され、高血糖状態となり糖尿病をさらに悪化させてしまう可能性があります。
TNFαは、インスリンレセプターを前もってブロックしてしまうため、インスリンの働が抑制され、高血糖状態となり糖尿病をさらに悪化させてしまう可能性があります。
また最近では、
糖尿病患者の歯周病を治療することにより、炎症性物質(サイトカイン)のTNFαが抑性されることにより、インスリンが働き始めて血糖値が下がり、糖尿病が改善傾向となったという数多くの報告がされ始めています。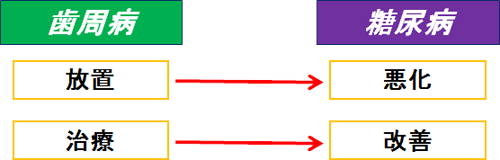
<歯周病と糖尿病との間の密接な関係>
糖尿病患者:
感染し易くなるため、歯周病に罹患し易くなります。
糖尿病と歯周病の双方に罹患している場合:
注糖尿病が進行すると、歯周病が悪化する可能性が高い。
歯周病を放置すると、糖尿病が悪化する可能性が高い。
歯周病を治療すると、糖尿病が改善する可能性が高い。
従って、糖尿病に罹患している場合、
日頃の口腔ケアーと歯周病の早期治療ならび、定期的な検診とPMTCがとても大切と思われます。5.低体重児出産(早産)
日本では、早産等による低体重児出産の割合は、約10%程度あると言われています。
危険因子の1つとして細菌感染があり、膣内に感染があると子宮や羊膜腔に悪い影響があり、子宮の収縮や子宮頚部の拡張が起きて早産となってしまいます。
また、呼吸器のウイルス感染なども妊娠トラブルの引き金となります。

歯科疾患で低体重児出産(早産)に関係ある危険因子として、
- 1)
- 細菌による内毒素による影響
妊娠すると赤ちゃんを育てる胎盤がつくられ、胎盤では元気な赤ちゃんを出産するのに必要なさまざまなホルモンを作り母体内に流します。
口腔ケアーが悪い状態で、そのホルモンが、歯周ポケットからしみ出ると、それをビタミン(栄養源)のように利用して爆発的に増えるP.i菌(Prevotella intermedia:プレボテラ インターメディア)という酸素を嫌う嫌気性菌が繁殖をし、歯肉を腫らして妊娠性歯肉炎となり歯肉出血がおこしやすくなります。
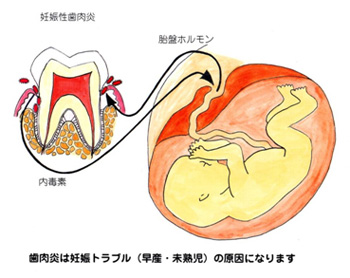
また、
歯肉出血がおこると、血液を栄養素とする他のさまざまな細菌もどんどん増殖し内毒素をつくり、腫れた歯肉の血管から血液中に内毒素が入り込み子宮や胎盤に悪影響を与え、低体重児出産(早産)を引きおこす原因の1つとなります。 - 2)
- ホルモン様(生物活性)物質のプロスタグランディンE2による影響
歯周病が進行して歯肉の炎症が強くなると、歯周組織中のプロスタグランディンE2が増加します。
プロスタグランディンE2は、羊膜腔・胎盤膜に作用して子宮を収縮し子宮頚部を拡張して、陣痛が促進されて低体重児出産(早産)の原因の1つとなります。
(プロスタグランディンE2やFは、子宮収縮作用があるため、
臨床で陣痛促進剤の成分として利用されています。)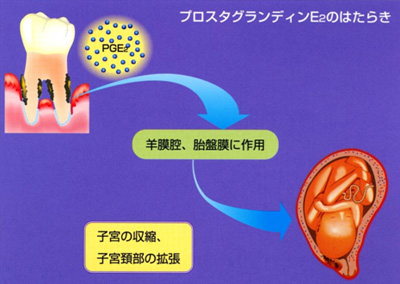
プロスタグランディンE2の働き:
・血管拡張作用
・血流増加作用
・破骨細胞の活発化
妊娠すると、妊娠性歯肉炎に罹患し易く、その妊婦特有の歯肉炎が
妊娠トラブルの原因に関与する場合があります。
妊娠したら、元気な赤ちゃんを出産するためにも、
日頃の口腔ケアーと歯周病の早期治療ならび、定期的な検診とPMTCがとても大切と思われます。
当院は、
「江南市の妊婦健診取り扱い歯科医院」
に指定されています。12.治り難い(再発し易い)歯周病て何?
一般的に、歯周病の原因は細菌であると言われています。
それであれば、お口の中の細菌を減らせば、歯周病が治り、再発することなく安定するのでしょうか?
答えは、NOです。
(そのような、単純な話しではありません。)確かに、歯周病の原因は歯周病細菌ですが、細菌以外の他に歯周病を誘発したり悪化させる原因が複合的にある場合は、いくらお口の中を清潔にして細菌を減らしても歯周病が治らなかったり、一時的に治ってもすぐ再発したりしてしまいます。
歯周病治療で他の歯科医院に通院していたが一向に良くならず、当院が「歯周病専門医」とお知りになりお越しになられる、歯周病を真剣に直したいと思っておられる患者様の多くが
「自分なりに気をつけて、食後直ぐに歯磨きをして、定期的に歯科医院にて検診やクリーニングを受けていたのに、歯周病が一向に治らないし悪くなるのはなぜですか?」と口にされます。「歯周病専門医の立場」からすると、まだ口腔清掃状態やお口のクリーニングが不十分である場合もあるものの、
細菌以外の他の原因が関係している場合が多いのが現状であり、それが歯周病治療の難しいところでもあります。
歯周病は、日頃お口の清掃をして菌の繁殖を予防し、また歯周病になったらお口のクリーニングをしたりお薬を飲んだら治るような単純な病気ではありません。
細菌以外の原因が関与している場合は、
それらの治療や対応をしない限り「歯周病を克服」することは出来ません。
長年のわたり専門的に歯周治療を行ってきた結論は、
歯周病で悩んでおられる患者様の殆どは、細菌以外の原因が関係している可能性が非常に高く、それらの原因が解決しない限り治らない。」と言うことです。
また治療の難易度においても、
ただ、口腔清掃を徹底して細菌数を減らす治療よりも、細菌以外の原因を解決する治療や対応の方が、何倍も難しく熟練と高度な技術を必要とすることなのです。では、歯周病を引き起こしたり、悪化させる細菌以外の原因は、何であるかをご紹介致します。
歯周病を誘発させたり悪化させる増悪(修飾)因子
1.咬合性外傷(過大な噛み合わせの力による、歯と歯の周りの骨にかかる過剰負担)
① 一次性咬合性外傷
② 二次性咬合性外傷
2.自己免疫力の低下
① 過労
② 睡眠不足
③ 偏食
④ 不規則な生活
⑤ 過大なストレス
⑥ 加齢(老化)
⑦ 口呼吸
⑧ 全身疾患と治療薬の長期服用による副作用
糖尿病・腎臓病・肝臓病・心臓病・白血病・膠原病・骨粗鬆症・
癌・ダウン症・高血圧症・高コレステロールその他多数
3.血液循環障害
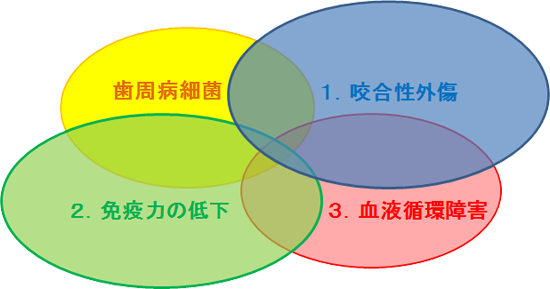
・歯周病に罹患した原因として細菌以外に、これらの原因が加わると難治性の歯周病になる可能性が大きくなる。・細菌以外の原因がいくつも加わると、より難治性の歯周病になる可能性が非常に大きくなる。1.咬合性外傷(過大な噛み合わせの力による、歯と歯の周りの骨にかかる過剰負担)
① 一次性咬合性外傷
硬い物を食べたり、噛み締めたり、歯ぎしり(ブラキシズム)することにより、歯を揺さぶるような過大な力が加わり、歯を支える役目をしている歯根の周りの歯槽骨が溶けて無くなったり、歯根が歯槽骨から剥がれて脱臼してしまう傷害。またこれら日常の悪い行為は、顎の関節にも過剰負担がかかるため、顎関節症にならないためにも注意が必要とされています(実際の対応法は、受診時にお尋ね下さい)。


② 二次性咬合性外傷
ある程度歯周病が進行し歯槽骨が溶けてしまうと、結果的に歯根が歯槽骨の中に埋まっている量が少なくなり、健康(正常)な時(歯根がしっかり歯槽骨の中に埋まっている状態)には、全く歯と歯槽骨に負担とならなかった噛む力でも、負担となり歯が揺さぶられて、さらに歯槽骨が溶けていく傷害。即ち、若くて健康であった時には全く負担にならなかった噛み応えのある食べ物や悪い生活習慣も、歯槽骨が吸収するところまで歯周病が進行した場合は、傷害となるためそれ以上進行しないようにするにも、口腔清掃は基より、「力」による過剰負担をかけないように「いたわる」ことが必要不可欠となります。
また、言い換えると「いたわる」ことが出来なければ、いくらお口を清潔にしても、歯周病は進行してしまうと言うことです。

2.自己免疫力の低下
① 過労
② 睡眠不足
③ 偏食
④ 不規則な生活
⑤ 過大なストレス
⑥ 加齢(老化)
⑦ 口呼吸
⑧ 全身疾患と治療薬の長期服用による副作用糖尿病・腎臓病・肝臓病・心臓病・白血病・膠原病・骨粗鬆症・癌・リュウマチ・
甲状腺機能障害・ダウン症・高血圧症・高コレステロールその他多数3.血液循環傷害
何らかの原因にて、歯周組織の血液の循環障害が起こり歯肉の発赤が起きる。
(実際の対応法は、受診時にお尋ね下さい)。まずは、お悩みをご相談ください


